Por: Sarah Paschoal Scarelli
Introdução
A Diabetes Mellitus (DM) é considerada a segunda endocrinopatia mais comum em gatos, com uma prevalência que varia de 1 a cada 500 gatos atendidos, até 1 a cada 100 gatos, ficando atrás apenas do hipertireoidismo. Acomete gatos de meia idade a idosos, com predisposição aumentando progressivamente junto com o avançar da idade1. Aparentemente, machos são mais predispostos que as fêmeas, considerando que eles ganham mais peso quando comparados às fêmeas, diminuindo a sensibilidade à insulina2.
{PAYWALL_INICIO}
Caracterizada por hiperglicemia persistente decorrente da deficiência de secreção da insulina pelas células beta pancreáticas e/ou pela incapacidade de da insulina exercer os seus efeitos metabólicos, com sinais clínicos compatíveis, como a poliuria, polidpsia, polifagia e perda de peso3,4, Pode ser classificada em Diabetes Mellitus tipo I ou tipo II, sendo que cerca de 80% dos gatos apresentam o tipo II da doença, denominada como Diabetes Mellitus não insulinodependente (DMNID), ocorrendo pela combinação da secreção insuficiente de insulina e resistência insulínica. A DM tipo I é rara em gatos5.
Fatores de risco para o desenvolvimento da DM em gatos incluem a obesidade, a ausência de atividade física, alimentação rica em carboidrato e a idade avançada da população de gatos6, sendo a obesidade o principal fator causador da resistência à insulina em felinos, por influenciar a sensibilidade da ação da insulina, devido às mudanças de hormônios secretados pelo tecido adiposo2. Outras doenças endócrinas concomitantes, como a acromegalia, hiperadrenocorticismo, além de infecções sistêmicas, doença periodontal, doença renal, pancreatites crônicas e uso de medicamentos (corticosteroides, progestágenos), podem contribuir para a resistência insulínica7.
A disfunção das células beta que ocorre nos gatos diabéticos geralmente resulta na deficiência da insulina e tem etiologia multifatorial, incluindo fatores genéticos e ambientais combinados, como a dieta, obesidade, utilização de medicamentos que causem resistência à insulina, destruição às células beta das ilhotas por causas imunomediadas, deposição de amiloide (amiloidose), pancreatite crônica, toxicidade da glicose e possivelmente danos causados por citocinas inflamatórias7,8. A característica morfológica mais comum encontrada em pacientes felinos com diabetes mellitus tipo II é a amiloidose nas ilhotas pancreáticas9.
Acredita-se que o tempo de exposição das células beta à hiperglicemia acentuada esteja relacionado com a recuperação de sua função, sendo possível que ocorra remissão da diabetes em pacientes felinos que ainda possuem células beta funcionais remanescentes10. Dessa forma, quanto menos tempo essas células ficarem expostas à hiperglicemia, ou seja, quanto antes for realizado o diagnóstico e início de terapias indicadas, maiores as chances de o paciente felino alcançar a remissão. Gatos que possuem a DM mal controlada e/ou tiverem seu diagnóstico de forma tardia, são mais improváveis de alcançar a remissão por conta dos danos glicotóxicos crônicos gerados às células beta5.
É de suma importância diferenciar pacientes diabéticos de outros com hiperglicemia transitória, considerando que o paciente felino facilmente faz hiperglicemia por estresse por vários motivos, incluindo dores crônicas e o estresse no momento do atendimento clínico. Essa hiperglicemia por estresse pode facilmente pode atingir o limiar da reabsorção renal, gerando glicosúria também por estresse, não devendo-se considerar hiperglicemia e glicosúria apenas como fatores diagnósticos de forma isolada, em pacientes sem sintomatologia condizente5,11.
Parece ter ocorrido um aumento na ocorrência da DM em gatos e isso se deve à alguns fatores, como o aumento do tempo de vida dos gatos, por se tratar de uma doença que aumenta a prevalência conforme a idade dos pacientes, ao maior cuidado dos tutores para com os animais, realizando mais diagnósticos e o aumento de fatores que geram a resistência à insulina, como a obesidade, tornando esse assunto de suma importância para o veterinário8.
Fisiopatogenia
Em gatos diabéticos, a disfunção das células beta geralmente resulta na deficiência da insulina e as teorias sobre o que leva a essa menor secreção de insulina incluem a deposição de amilina nas ilhotas (amiloidose), a glicotoxicidade e a lipotoxicidade12, sendo uma síndrome que abrange uma série de etiologias diferentes3.
As células beta são células endócrinas localizadas nas ilhotas de Langerhans no pâncreas, responsáveis por sintetizar e secretar insulina13. Quando o organismo do gato apresenta hiperglicemia, esta por si só tem efeitos negativos na função das células beta e na sensibilidade à insulina, que resulta no efeito chamado de glicotoxicidade. A glicotoxicidade pode causar danos à função secretora das células beta. Já o tecido adiposo, por sua vez, pode secretar citocinas pró-inflamatórias, que afetam a função das células beta e podem desencadear a sua apoptose14. Esses efeitos tóxicos da hiperglicemia e hiperlipidemia crônica podem atuar em conjunto na supressão da secreção de insulina e na destruição das células beta11. Essas alterações podem ser reversíveis após a correção da hiperglicemia10.
Sinais clínicos
Os sinais clássicos da diabetes mellitus, conhecidos como os “quatro P’s” ou quatro pilares são a poliúria, polidpisia, perda de peso e polifagia15,5,10. Esses sintomas apresentados são resultado da hiperglicemia persistente. Facilmente, esses níveis ultrapassam o limiar de reabsorção renal, que no gato corresponde a aproximadamente 288 mg/dL, ocorrendo perda de glicose na urina (glicosúria), que por causar diurese osmótica, leva a poliúria. Essa perda urinaria desencadeia um aumento na ingestão hídrica pelo animal (polidpsia), que por vezes, não é suficiente para manter a hidratação e o mesmo se apresenta também com algum grau de desidratação. Como a habilidade da glicose entrar nas células estará afetada e, além disso, ocorre perda de glicose na urina, animais diabéticos apresentam perda de peso e polifagia, resultante da falta de inibição do centro da fome10.
O gato também pode apresentar letargia, apatia, diminuição no comportamento de higiene e pelame sem brilho, hepatomegalia, lipidose hepática, hipercolesterolemia e hipertriglicidemia16. Além disso, cerca de 10% dos pacientes diabéticos manifestam sintomas de neuropatia diabética, como a posição plantígrada, apoio dos membros pélvicos pelos tarsos17.
Uma complicação importante que o felino pode apresentar é a cetoacidose diabética. Os pacientes sempre estarão desidratados, hiperglicêmicos e em acidose metabólica. As manifestações clínicas incluem êmese, diarreia, prostração, taquipneia e anorexia18. O diagnóstico consiste em identificar corpos cetônicos plasmáticas e na urina, a partir de tiras reagentes específicas. Para o tratamento adequado, é necessário corrigir o desequilíbrio hidroeletrolítico, administrar insulinas de ação rápida, como a insulina regular e monitorar a glicemia. Após a estabilização do quadro, o paciente passa a receber o tratamento com a insulina de ação longa e suas devidas recomendações4,7.
Diagnóstico
A diabetes é diagnosticada a partir da hiperglicemia persistente e glicosúria, com sinais clínicos compatíveis. O diagnóstico da DM em felinos pode ser desafiador, considerando que gatos fazem facilmente hiperglicemias de estresse acima do limiar renal, acarretando em hiperglicemia transitória e glicosúria17.
É necessário se basear nos sintomas clínicos, dados do paciente, além da hiplerglicemia persistente, glicosúria, dosagem de frutosamina e a mensuração de beta-hidroxibutirato4,10.
A frutosamina é formada por uma reação entre glicose e proteínas plasmáticas, principalmente as albuminas e sua concentração é influenciada pela concentração da glicose plasmática. A mensuração de frutosamina pode auxiliar no diagnóstico da DM, por não ser afetada por mudanças curtas na concentração de glicose sanguínea, como em casos de hiperglicemia por estresse, determinando o nível médio de glicose de uma a duas semanas, sendo uma boa ferramenta nesses casos. Deve-se atentar ao fato de que, por elas serem ligadas a proteínas, em situações de hipoproteinemias e hipoalbuminemia, suas concentrações podem estar alteradas, representando um resultado falso negativo10,19,20.
A identificação de cetose ou cetonuria suporta o diagnóstico da DM, sendo que todos os gatos diabéticos apresentam elevação dos níveis de beta-hidroxibutirato, acima de 0,58 mmol/l4,10,21.
Os pacientes também podem apresentar alterações nos valores de alanina aminotransferase (ALT) e fosfatase alcalina (FA) e, de forma geral, não há alterações hematológicas, mas pode ser identificada uma leucocitose com neutrofilia, e todas essas alterações podem apresentar melhora com o início do tratamento4.
Tratamento
Os objetivos principais do tratamento são reduzir as manifestações clínicas, que incluem a poliúria, polidpsia, polifagia e a perda de peso, alcançar um bom controle glicêmico (entre 90 a 200 mg/dL) reduzindo o desenvolvimento de complicações, como a cetoacidose metabólica e a neuropatia periférica, além de almejar a remissão diabética pelo maior tempo possível7,10. A terapia consiste em um conjunto de ações e baseia-se no uso de insulina, dieta com baixos níveis de carboidrato e aumento de atividade física.
É importante considerar o impacto do tratamento na vida do paciente e do tutor, relacionado ao tempo que precisa ser despendido ao cuidado do paciente, com as aplicações de insulina e aferições de glicemia, além do constante acompanhamento de possíveis complicações, e também a aceitação do paciente frente a essas manipulações, sendo fatores diretamente relacionados ao sucesso do tratamento4,7.
Terapia insulínica
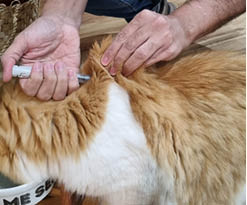
Existem diversos tipos de insulina disponíveis que podem ser utilizadas para a insulinoterapia. As insulinas de ação lenta são as recomendadas para os pacientes felinos diabéticos por não apresentarem pico pronunciado de ação e durarem cerca de 12 horas no organismo, e assim, se assemelharem à secreção relativamente constante de insulina pelo pâncreas dos gatos normalmente19. Glargina, Determir e PZI (insulina com suspensão de zinco) são as insulinas de ação longa recomendadas, por exercerem um declínio mais gradual na glicemia sanguínea e proporcionam melhor controle da diabetes quando administradas duas vezes ao dia. As insulinas Glargina e Determir estão associadas a maiores índices de remissão, sendo a Glargina a de primeira escolha para gatos diabéticos4,7,15. Nenhuma insulina pode ser diluída para a sua utilização e a aplicação deve ser feita de forma subcutânea, nas regiões de gradil costal e cernelha e devem ser alternados constantemente (foto 1)4.
Após abertos, os frascos de Glargina e Determir devem ser refrigerados e, dessa forma, duram cerca de 3 a 6 meses. A característica do líquido sempre deve ser límpida e transparente. Se houver alteração de cor ou formação de grumos, o frasco deve ser descartado10.
A dose inicial varia de 0,25 a 0,5 U/kg, duas vezes ao dia, não devendo ultrapassar 2 U por gato, duas vezes ao dia. Para pacientes com a glicemia abaixo de 360 mg/dL, a dose recomendada é de 0,25 U/kg e, para pacientes com valores acima de 360 mg/dL, uma dose mais elevada pode ser apropriada, recomendado iniciar com 0,5 U/kg, a cada 12 horas4. De forma geral, é muito comum que a maioria dos gatos necessite de doses crescentes no início do tratamento, chegando à um momento de estabilização e, para aqueles que alcançarem a remissão, a dose vai sendo diminuída de forma gradual4,7.
Monitoramento da terapia insulínica
É de suma importância a realização do monitoramento da glicemia dos pacientes, começando com 5 a 7 dias após o início da terapia. Também há a recomendação da aferição da glicemia no dia seguinte após a instituição do tratamento, para avaliar a possibilidade de hipoglicemia. O tratamento bem sucedido implicará em diminuição dos valores da glicemia, diminuindo a glicotoxicidade e os danos às células beta, podendo ser necessária a redução da dose com o tempo. Sem o monitoramento, o paciente pode apresentar hipoglicemia ou ausência de controle glicêmico, com persistência dos sintomas clínicos. A dose recomendada para cada paciente será aquela que controla a hiperglicemia e seus sintomas clínicos e é variável para cada indivíduo, porém, o ajuste deve ser feito de forma lenta, pois o aumento rápido de dose é uma causa comum de gerar hipoglicemia, além do rebote da hiperglicemia7.
A melhor forma de monitoramento são as aferições seriadas da glicemia (curva glicêmica), que podem ser realizadas a domicílio, pelo proprietário, tendo resultados mais fidedignos dessa forma, ou em ambiente hospitalar, considerando que o paciente felino sob estresse pode apresentar mensurações questionáveis. As aferições podem ser realizadas entre 2- 3 horas7, por 12 horas.

Uma forma de realizar o monitoramento contínuo e com menor taxa de estresse, se dá através de um aparelho chamado FreeStyle Libre®, que é aplicado na região dorsal do paciente, tem a duração de 14 dias e faz mensurações a cada 15 minutos (foto 2)7,15.
Uma curva glicêmica ideal apresenta valores entre 180 a 252 mg/dL, representando uma boa resposta à terapia e esses pacientes devem ter sua dose de insulina mantida. Para casos que apresentem valores acima de 252 mg/dL, pode ser sugerido uma reavaliação em mais uma semana ou aumento de dose em 0,5 U. Para os pacientes que apresentarem aferições com valores próximas de 80 mg/dL, a dosagem deve ser reduzida em 0,5 U e pacientes com sinais clínicos compatíveis com hipoglicemia (letargia, prostração e vômitos), a dose deve ser reduzida em 50%4,7.
As reavaliações devem acontecer dentro de 5 a 7 dias logo após o diagnóstico, após 1 mês e continuamente, a cada 3 meses, incluindo um exame físico completo, acompanhamento de peso, questionamento sobre os sinais clínicos da diabetes, realização de curva glicêmica após a administração da insulina em casa e alimentação e a dosagem de frutosamina4,7,10.
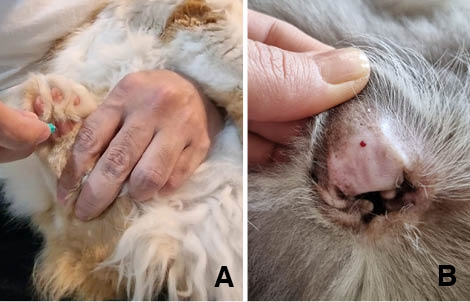
A mensuração da glicemia sanguínea deve ser realizada preferencialmente por glicosímetros validados para uso na veterinária, sendo eles AlphaTRAK® e Free Style Optimum Neo®. Glicosímetros utilizados e validados para a medicina humana podem apresentar resultados falsamente baixos na maioria das vezes. A mensuração da glicose pode ser feita a partir de amostra da pina auricular, na face interna da orelha, e dos coxins, a partir de uma lanceta ou agulha hipodérmica de 25 de calibre (foto 3, A e B) 4,7,10,15.
Quanto mais precoce for instituído o tratamento com a insulina, maiores as chances de alcançar a remissão, com menores riscos de complicações. Na identificação de glicemia abaixo de 135 mg/dL, frutosamina menor que 350µmol/l e ausência de glicosúria, deve-se realizar a redução gradual da insulina, de 0,25 a 1 U/gato, a cada 1 a 2 semanas. Ao alcançar a dose total de 0,5 U por gato, 1 vez ao dia, com índices glicêmicos dentro da normalidade, a terapia deve ser descontinuada. Todo paciente em remissão diabética, deve ser monitorado inicialmente 2 vezes por semana7,15.
Uma outra particularidade dos felinos é o efeito Somogyi e refere-se à hiperglicemia de rebote que ocorre como resposta à uma hipoglicemia intensa, a partir da liberação de hormônios regulatórios, como epinefrina, cortisol e glucagon4,15. Pacientes que apresentem hiperglicemia persistente após a introdução do tratamento com insulina podem estar apresentando este efeito e uma curva glicêmica deve ser realizada para identificar o fenômeno. Caso seja identificado o efeito Somogyi, a dose de insulina deve ser reduzida15.
Hipoglicemiantes orais
Os hipoglicemiantes orais mais utilizados em gatos com DM são os derivados de sulfonilureia e dentre eles, a Glipizida. Apresentam efeitos pancreáticos e extrapancreáticos, incluindo a estimulação da secreção de insulina pelas células beta e melhoram a sensibilidade tecidual à insulina, porém, é necessário haver células funcionais para que esse medicamento apresente alguma resposta10. A taxa de resposta dos pacientes ao uso de hipoglicemiantes é baixa, além de ser um tratamento que pode levar meses para fazer seu efeito4.
Não deve ser recomendado para pacientes recém diagnosticados, nem para pacientes com manifestações mais graves da doença, como perda de peso importante, neuropatia diabética e cetoacidose metabólica. Também está correlacionado à um maior acumulo de amilina, gerando uma piora do quadro do paciente diabético. Efeitos colaterais possíveis incluem anorexia, vômito, diarreia e icterícia e na presença desses sintomas, o medicamento deve ser interrompido. A indicação principal para o uso de hipoglicemiantes orais acontece quando inicialmente os tutores recusam a insulinoterapia7.
Manejo alimentar
A terapia insulínica associada à uma adequação dietética favorece as chances de remissão diabética, ou pelo menos, a uma estabilização do quadro. Muitos estudos demonstram que dietas com maiores teores de proteína e menores quantidades de carboidrato são mais eficientes no controle glicêmico e na perda de peso para gatos. Considerando que a maioria dos pacientes estarão acima do escore corporal ideal no momento do diagnóstico e que a obesidade é o principal causador de resistência insulínica, a dieta é uma importante aliada para a perda e controle do peso, favorecendo melhora do quadro10.
A perda de peso deve ser gradual e constante, com o objetivo de promover de 1 a 2% de perda por semana, realizando a pesagem desses pacientes a cada uma ou duas semanas. Deve-se estimar uma perda de peso em cerca de 15 a 20% do peso atual4,7. A quantidade de calorias deve ser calculada com base no peso ideal, pela formula:
RER (baseado no peso ideal em kg) = 70 x (peso ideal)0,75
Se o valor calculado não for menor do que o que o paciente já esta consumindo, deve-se reduzir em 10 a 20% a quantidade calculada. Para pacientes que não estiverem acima do peso, não há necessidade de restrição. Devido a ação longa das insulinas utilizadas em diabetes felina, a alimentação pode ser fornecida de forma ad libitum10.
É claro que muitos pacientes vão pedir comida além do que passarão a receber com o início do manejo alimentar e é importante oferecer dietas que promovam a saciedade do felino, sem aumentar a densidade energética. Muitos gatos respondem bem à dietas ricas em proteínas e com baixos teores de carboidratos e alguns gatos respondem bem a dietas mais ricas em fibras. Uma forma ótima de alcançar esses objetivos se dá a partir dos alimentos úmidos, que pode ser fornecida exclusivamente ou dividindo a caloria diária de necessidade calórica entre ração seca específica (dietas terapêuticas possuem baixos valores de carboidrato) e alimentos como sachê, visto que estes também auxiliam na hidratação, apresentam menores teores de carboidratos e são mais proteicos, aumentando a saciedade4,7,10.
Além da dieta, estimular o gato diabético a aumentar a sua atividade diária de exercícios é fundamental e auxilia muito na perda de peso para essa espécie. Pode ser uma situação desafiadora e frustrante, visto que a obesidade desses pacientes muitas vezes restringe a sua própria movimentação. O ideal é aumentar os estímulos de forma gradual e conforme a resposta e preferência do indivíduo, utilizando-se de recursos de enriquecimento ambiental. Utilizar brinquedos que estimulem a sua curiosidade pode auxiliar, como bolinhas, ratinhos, varinhas, mas também pode-se conseguir uma maior movimentação do gato utilizando-se da comida, movimentando o comedouro quando ele for comer, colocando em locais mais distantes e/ou mais altos. Também é possível utilizar comedouros interativos, utilização de obstáculos no ambiente e enriquecimento vertical22,23.
Perspectivas futuras
A utilização de hormônios (incretinas) que causam efeito de estimular a secreção de insulina e reduzir a hiperglicemia em pacientes felinos vem sendo estudada em gatos saudáveis, produzindo efeito de aumento na secreção de insulina, com a promessa de uma nova área de pesquisa para o tratamento de diabetes mellitus em gatos24.
Prognóstico
O prognóstico de um paciente felino com diabetes mellitus é variável e dependente de múltiplos fatores, tais como a própria adesão do tutor e do paciente, a presença ou ausência de doenças concomitantes e das complicações possíveis da doença. Há a chance de remissão da doença, cuja ocorrência está associada ao diagnóstico precoce, uso da insulinoterapia e mudanças alimentares, ao menor índice glicêmico e a ausência de complicações no momento do diagnóstico, com bom prognóstico25. É reservado quando o paciente apresenta índices de glicemia de difícil controle e ruim quando diagnosticado juntamente com outras doenças que causem resistência insulínica ou com complicações, como a cetoacidose diabética e a neuropatia periférica7,10,15.
Considerações finais
A DM em gatos é uma das endocrinopatias mais comuns na espécie. Possui tratamento complexo, que envolve terapia insulínica e manejo nutricional, com necessidade de controle de peso para os pacientes que apresentem obesidade. Muitas doenças estão correlacionadas a causarem resistência insulínica e devem ser pesquisadas, afim de auxiliar no tratamento e, quem sabe, alcançar a remissão diabética.
Contudo, a adesão dos tutores em relação ao tratamento é fundamental para o controle da doença e, muitas vezes, o fator mais limitante e desafiador. É necessário a aplicação da insulina duas vezes ao dia, a aferição da glicemia por diversas vezes por toda a terapia, o controle alimentar do paciente, com pesagem das alimentações diariamente e do animal, regularmente, além de avaliações constantes pelo médico veterinário e a realização de exames complementares periodicamente. Pode-se dizer que o sucesso da terapia de um gato diagnosticado com DM depende de muitos fatores, mas principalmente do elo criado entre tutores e veterinários, todos juntos por uma melhor qualidade de vida para os pacientes felinos.
Referências bibliográficas
1 – REUSCH, C. E. Feline Diabetes Mellitus. In: FELDMAN, E. C.et al. Canine & Feline Endocrinology. 4 ed. St. Louis Missouri: Elsevier. cap. 7., p. 259-308, 2015.
2 – APPLETON, D.J., RAND, J. S., SUNVOLD, G. D. Insulin sensitivity decreases with obesity, and lean cats with low insulin sensitivity are at greatest risk of glucose intolerance with gain. Journal of Feline Medicine and Surgery. 3:211-28, 2001.
3 – American Diabetes Association. www.diabetes.org/diabetes-basic
4 –BARAL, R. M., LITLLE, S.E. Distúrbios pancreáticos endócrinos. In: LITTLE, S. E. O Gato Medicina Interna. 1.ed. Rio de janeiro: Guanabara Koogan. v.1, cap.37, p.1660-1662, 2015.
5 – AUGUST, J.R. Doenças Endócrinas e Metabólicas. In: AUGUST, J. R. Medicina Interna de Felinos. 6ª Ed. Rio de Janeiro: Elsevier Saunders. Cap. 26 e 27, p. 275 – 296, 2011.
6 – REUSCH.C. E. Feline diabetes mellitus. Veterinary focus, v. 21, n. 1, p. 9-16. 2011.
7 – SPARKES AH, et al. ISFM Consensus Guidelines on the Practical Management of Diabetes Mellitus in Cats. Journal of Feline Medicine and Surgery.17(3):235–50, 2015.
8 – PRAHL, A., et al. Time trends and risk factors for diabetes mellitus in cats presented to veterinary teaching hospitals. Journal of Feline Medicine and Surgery. 6:351-8, 2007.
9 – HOENIG, M., et al. A feline model of experimentally induce disletamy loidosis. Am J Pathol. 157(6):2143-50, 2000.
10 – JERICÓ, M. M., KOGIKA, M. M., ANDRADE, J. P. N. Diabetes Mellitus em gatos. In:Tratado de medicina interna de cães e gatos. 1 ed. Rio de Janeiro: Roca, 2014.
11 – POITOUT, V. Glucolipo toxicity of the pancreatic beta-cell: mythor reality? Biochem Soc Trans, v. 36, n. 5, p. 901-4, 2008.
12 – LEAHY, J. L. Pathogenesis of type 2 diabetes mellitus. Arch Med Res, v. 36, n. 3, p. 197-209, 2005.
13 –MACHADO, U. B. et al. Pâncreas endócrino.In:Aires MM. Fisiologia. 4ª ed. Rio de Janeiro: Guanabara Koogan; p. 1032-50. 2008.
14 – DONATH, M. Y., SHOELSON, S. E. Type 2 diabetes as na inflammatory disease. Nat Ver Immunol, v. 11, n2, p. 98-107, 2011.
15 – BEHREND, E. et al. Diabetes Management Guidelines for Dogs and Cats. American Animal Hospital Association. 54:1–21, 2018.
16 – NELSON, R. W. Alterações Endócrinas do Pâncreas. In: NELSON, R. W.; COUTO, G. C. Medicina Interna de Pequenos Animais. 5 ed. Rio de Janeiro: Elsevier, cap. 52, 2015.
17 – REUSCH, C. Feline Diabetes Mellitus. In: ETTINGER, S. J.; FELDMAN, E. C. Text book of Veterinary Internal Medicine. 7 ed. Missouri: Saunders. p. 1796-1816, 2010.
18 – DUARTE, R. et al. Accuracy of Serum β-Hydroxybutyrate measurements for the diagnosis of diabetic ketoacidosis in 116 dogs. Journal of Veterinary Internal Medicine, v. 16, n. 14, p. 411-417, 2002.
19 – GILOR, C. et al. The effects of body weight, body condition score, sex, and age on serum fructosamine concentrations in clinically healthy cats. VetClinPathol. 39(3):322-8, 2010.
20 – NORSWORTHY, G.D. et al. Medicina Interna. In: NORSWORTHY, G.D. et al. O paciente felino. 3ª Ed. Roca. p 64 – 69, 2009.
21 – ZEUGSWETTER, F., et al. Efficacy of plasma β-hydroxy butyrate concentration as a marker for diabetes mellitus in acutely sick cats, Journal of Feline Medicine and Surgery.12:300, 2010.
22 – SADEK, T., et al. Feline feeding programs Addressing behavioral needs to improve feline health and wellbeing. Journal of Feline Medicine and Surgery. 20(11):1049-55, 2018.
23 – CLARKE, D. L., et al. Using environmental and feeding enrichment to facilitate feline weigthloss. Journal of Anim Physiol Anim Nutr (Berl);89(1-2):427, 2005.
24 – REUSCH, C. E., PADRUTT, I. New Incretin Hormonal Therapies in Humans Relevant to Diabetic Cats. VetCli n Small Anim. 43.417–33, 2013.
25 – RAND, J. S., MARSHALL, R. D. Diabetes Mellitus in Cats. Veterinary Clinics of North America: Small Animal Practice. 35(1):211–24, 2005.

Sarah Paschoal Scarelli
Graduação em medicina veterinária na UNIMAR, Marília-SP; Mestrado em clínica de pequenos animais pela UNESP, Botucatu-SP; Pós-graduação em medicina Felina pelo Equalis, São Paulo; Médica veterinária especializada em medicina Felina na cidade de Botucatu-SP e região. Professora de cursos de pós-graduação em Medicina Felina e Nefrologia e Urologia Felina.
{PAYWALL_FIM}